


бt(yЁ©)ұЈЦ§ё¶·ҪКҪёДёпОД«IҫCКц
№щһt
ЈЁОчұұҺҹ·¶ҙуҢW(xuЁҰ) Йз•ю°l(fЁЎ)Х№Еc№«№І№ЬАнҢW(xuЁҰ)ФәЈ¬ёКГC МmЦЭ 730000Ј©
ХӘТӘЈәЦ§ё¶ҷCЦЖКЗМбёЯбt(yЁ©)ұЈ»щҪрК№УГР§ДЬөДкP(guЁЎn)жIТ»ӯh(huЁўn)Ј¬лSЦшРВбt(yЁ©)ёДөДҶў„УЈ¬ҮшјТёЯ¶ИЦШТ•бt(yЁ©)ұЈЦ§ё¶·ҪКҪёДёп№ӨЧчЈ¬ҮшғИ(nЁЁi)ТІТ»ЦұФЪМҪЛчУРкP(guЁЎn)бt(yЁ©)ұЈЦ§ё¶·ҪКҪёДёпөДУРЧ·ҸҪЎЈұҫОДКбАнБЛҮшғИ(nЁЁi)НвкP(guЁЎn)УЪбt(yЁ©)ұЈЦ§ё¶·ҪКҪёДёпөДПөБРОД«IЈ¬ҝӮҪY(jiЁҰ)ҡwј{іцбt(yЁ©)ұЈЦ§ё¶·ҪКҪёДёп¶ЁБxј°ТвБxЎўҮшғИ(nЁЁi)НвСРҫҝ¬F(xiЁӨn) оЕcҪ№ьcәНІ»ЧгЈ¬”MһйОТҮшҮшғИ(nЁЁi)бt(yЁ©)ұЈЦ§ё¶·ҪКҪёДёпҢҚЫ`МṩАнХ“Ц§“ОЎЈ
кP(guЁЎn)жIФ~Јәбt(yЁ©)ұЈЦ§ё¶·ҪКҪ бt(yЁ©)ұЈЦ§ё¶·ҪКҪёДёп
Т»Ўўбt(yЁ©)ұЈЦ§ё¶·ҪКҪёДёп¶ЁБxј°ТвБx
Ц§ё¶·ҪКҪКЗЦёбt(yЁ©)Ҝҹ·ю„Х(wЁҙ)ҷCҳӢ(gЁ°u)Пт»јХЯ»тХЯ…ўұЈИЛҶTМṩбt(yЁ©)Ҝҹ·ю„Х(wЁҙ)әу»јХЯ»тХЯұЈлUҷCҳӢ(gЁ°u)Птбt(yЁ©)ҜҹҷCҳӢ(gЁ°u)Ц§ё¶бt(yЁ©)ҜҹЩMУГөДРРһйЎЈбt(yЁ©)ҜҹұЈлUЦ§ё¶·ҪКҪКЗЦёбt(yЁ©)ҜҹұЈлUҷCҳӢ(gЁ°u)Птбt(yЁ©)Ҝҹ·ю„Х(wЁҙ)Мṩ·ҪЦ§ё¶бt(yЁ©)ЛҺЩMУГөД·Ҫ·ЁЎЈбt(yЁ©)ұЈЦ§ё¶·ҪКҪҝӮуwҝЙ·Цһйәуё¶ЩMЦЖәНоA(yЁҙ)ё¶ЩMЦЖғЙоҗЈ¬ЖдЦРәуё¶ЩMЦЖЦчТӘУР°ҙн—Дҝё¶ЩMәН°ҙ·ю„Х(wЁҙ)ҶОФӘё¶ЩMғЙ·N;оA(yЁҙ)ё¶ЩMЦЖ„t°ьАЁҝӮо~оA(yЁҙ)ё¶Ўў°ҙИЛо^ё¶ЩMЎў°ҙІЎ·Nё¶ЩMөИЎЈЦ§ё¶·ҪКҪёДёпЈ¬КЗЦёбt(yЁ©)ұЈҢҰ¶Ёьcбt(yЁ©)ҜҹҷCҳӢ(gЁ°u)өДё¶ЩM·ҪКҪУЙ°ҙн—Дҝё¶ЩMЈЁәуё¶ЦЖЈ©ёДһй°ҙИЛо^ҝӮо~ё¶ЩMЎў°ҙІЎ·Nё¶ЩMЎў°ҙҙІИХё¶ЩMЎў°ҙјІІЎФ\”аПакP(guЁЎn)·ЦҪMөИ¶аФӘҸН(fЁҙ)әПЦ§ё¶·ҪКҪЎЈкP(guЁЎn)УЪұҫОДёЕДоҪз¶Ёј°ЦчТӘЦ§ё¶·ҪКҪ·ЦоҗИзПВұнЎўПВҲDЛщКҫЎЈ
бt(yЁ©)ұЈЦ§ё¶КЗ»щұҫбt(yЁ©)ұЈ№ЬАнәНЙо»Ҝбt(yЁ©)ёДөДЦШТӘӯh(huЁўn)№қ(jiЁҰ)Ј¬КЗХ{(diЁӨo)№қ(jiЁҰ)бt(yЁ©)Ҝҹ·ю„Х(wЁҙ)РРһйЎўТэҢ§(dЁЈo)бt(yЁ©)ҜҹЩYФҙЕдЦГөДЦШТӘёЬ—UЎЈҝЖҢW(xuЁҰ)өДЦ§ё¶·ҪКҪФO(shЁЁ)¶ЁҝЙТФУРР§ҝШЦЖбt(yЁ©)ҜҹЩMУГЈ¬УРР§ТҺ(guЁ©)·¶№©·ҪРРһйЎўјӨ„·ҪМбёЯ·ю„Х(wЁҙ)Р§ВКЈ¬ҙЩК№бt(yЁ©)ҜҹұЈлUЦЖ¶ИЕcбt(yЁ©)Ҝҹ·ю„Х(wЁҙ)уwПөҪЎҝө…f(xiЁҰ)Н¬°l(fЁЎ)Х№ЎЈ
ұн1ёЕДоҪз¶Ё
РтМ– | ёЕДо | Ҫз¶Ё | …ўҝјОД«I |
1 | Ц§ё¶·ҪКҪ | Ц§ё¶·ҪКҪКЗЦёбt(yЁ©)Ҝҹ·ю„Х(wЁҙ)ҷCҳӢ(gЁ°u)Пт»јХЯ»тХЯ…ўұЈИЛҶTМṩбt(yЁ©)Ҝҹ·ю„Х(wЁҙ)әу»јХЯ»тХЯұЈлUҷCҳӢ(gЁ°u)Птбt(yЁ©)ҜҹҷCҳӢ(gЁ°u)Ц§ё¶бt(yЁ©)ҜҹЩMУГөДРРһйЎЈ | |
2 | бt(yЁ©)ҜҹұЈлUЦ§ё¶·ҪКҪ | Цёбt(yЁ©)ҜҹұЈлUҷCҳӢ(gЁ°u)ТА“ю(jЁҙ)Ў¶ЦРИAИЛГс№ІәНҮшЙз•юұЈлU·ЁЎ·Ј¬°ҙХХұЈлUәПН¬өДУРкP(guЁЎn)ТҺ(guЁ©)¶ЁЈ¬ФЪұ»ұЈлUИЛҪУКЬбt(yЁ©)ҜҹҷCҳӢ(gЁ°u)МṩөДбt(yЁ©)Ҝҹ·ю„Х(wЁҙ)әуЈ¬ҢҰұ»ұЈлUИЛЦ§ё¶өДбt(yЁ©)ҜҹЩMУГЯMРРСaғ”?shЁҙ)ДҪY(jiЁҰ)ЛгЮk·ЁЎЈ | Аоҳ·ҳ·.Хюё®ТҺ(guЁ©)ЦЖЕcҳЛіЯёӮ ҺЈәбt(yЁ©)ұЈЦ§ё¶·ҪКҪёДёпөДЦОАнВ·ҸҪ·ЦОц[J].Ҫӣ(jЁ©ng)қъЙз•юуwЦЖұИЭ^,2021(03):80-88. |
3 | әуё¶ЩMЦЖ | КЗЦёТФЎ°н—ДҝЦЖЎұһйё¶ЩMҶОО»ТФЎ°әуё¶ЩMЎұһйҪY(jiЁҰ)Лг•rйgөДбt(yЁ©)ҜҹЩMУГЦ§ё¶·ҪКҪЎЈ | ЪwФЖ,БЦЖGГч.№«Бўбt(yЁ©)Фә·ЕИОРНКРҲц»ҜҷCЦЖЕcбt(yЁ©)ҜҹұЈлUн—ДҝЦЖәуё¶ЩM·ҪКҪөДеeЕд·ЦОц[J].ЦРҮшРl(wЁЁi)ЙъКВҳI(yЁЁ)№ЬАн,2015,32(04):250-252+312. |
4 | °ҙ·ю„Х(wЁҙ)н—Дҝё¶ЩMЦЖ ЈЁfee for serviceЈ¬FFSЈ©
| Цёбt(yЁ©)ҜҹұЈлUҷCҳӢ(gЁ°u)әНбt(yЁ©)Ҝҹ·ю„Х(wЁҙ)МṩХЯКВПИЦЖ¶ЁәГІ»Н¬·ю„Х(wЁҙ)н—ДҝөДҶОғrЈ¬ёщ“ю(jЁҙ)бt(yЁ©)ҜҹҷCҳӢ(gЁ°u)МṩөДбt(yЁ©)Ҝҹ·ю„Х(wЁҙ)өД·Nоҗј°”ө(shЁҙ)БҝЎўҪoё¶бt(yЁ©)ҜҹЩMУГЎЈ | ВҷдҝЦс.бt(yЁ©)ҜҹұЈлUЦ§ё¶·ҪКҪёДёпМҪҫҝ[J].•rҙъҪрИЪ,2020(24):193-194. |
5 | °ҙ·ю„Х(wЁҙ)ҶОФӘё¶ЩMЦЖ | °ҙ·ю„Х(wЁҙ)ҶОФӘКХЩMЈ¬КЗЦёбt(yЁ©)ҜҹұЈлUҷCҳӢ(gЁ°u)ёщ“ю(jЁҙ)Я^ИҘөДҡvК·ЩYБПј°ЖдЛыТтЛШЦЖ¶ЁіцЖҪҫщ·ю„Х(wЁҙ)ҶОФӘЩMУГҳЛңКЈ¬И»әуёщ“ю(jЁҙ)бt(yЁ©)ҜҹҷCҳӢ(gЁ°u)өД·ю„Х(wЁҙ)ҶОФӘЯMРРғ”ё¶өД·ҪКҪЎЈ | ёКгyЖG,НхәЈгy,ҪрҙәБЦ.ҡWЦЮ°ҙ·ю„Х(wЁҙ)ҶОФӘё¶ЩM‘Ә(yЁ©ng)УГЯMХ№ј°ҶўКҫ[J].ЦРҮшРl(wЁЁi)ЙъҪӣ(jЁ©ng)қъ,2019,38(07):93-96. |
6 | ҝӮо~оA(yЁҙ)ё¶ЦЖ ЈЁglobal budgetЈ©
| ҝӮо~оA(yЁҙ)Лг№ЬАнКЗЦёХюё®»тұЈлUҷCҳӢ(gЁ°u)НЁЯ^ҢҰ·ю„Х(wЁҙ)өШ…^(qЁұ)өДҡvК·”ө(shЁҙ)“ю(jЁҙ)ЎўИЛҝЪГЬ¶ИЎўбt(yЁ©)ФәТҺ(guЁ©)ДЈЎў·ю„Х(wЁҙ)”ө(shЁҙ)БҝәНЩ|(zhЁ¬)БҝЎўФO(shЁЁ)К©ФO(shЁЁ)ӮдөИТтЛШЯMРРҫCәПҝјІмәНңyЛгЦ®әуЈ¬Еcбt(yЁ©)Ҝҹ·ю„Х(wЁҙ)ҷCҳӢ(gЁ°u)…f(xiЁҰ)ЙМҙ_¶ЁДк¶ИоA(yЁҙ)ЛгҝӮо~Ј¬ҢҚРРЩMУГ·вн”Ј¬і¬іцІҝ·Цбt(yЁ©)ФәЧФАнЈ¬ҪY(jiЁҰ)УаІҝ·Цбt(yЁ©)ФәБфУГөДЦ§ё¶·ҪКҪЎЈ | АоФҠЗз,сТёЈм`.бt(yЁ©)ҜҹұЈлUЦ§ё¶ҝӮо~оA(yЁҙ)Лг№ЬАнёДёпКЗ·сМбёЯБЛбt(yЁ©)Ҝҹ·ю„Х(wЁҙ)Р§ВК?ЎӘЎӘ»щУЪДіКЎјүВҡ№Өбt(yЁ©)ҜҹұЈлUөДЧC“ю(jЁҙ)[J].қъДПҙуҢW(xuЁҰ)ҢW(xuЁҰ)Ҳу(Йз•юҝЖҢW(xuЁҰ)°ж)Ј¬2021,31(03):140-150+ 160. ВҷдҝЦс.бt(yЁ©)ҜҹұЈлUЦ§ё¶·ҪКҪёДёпМҪҫҝ[J].•rҙъҪрИЪ,2020(24): 193-194. |
7 | °ҙИЛо^ё¶ЩMЦЖ (per capita) | Цёбt(yЁ©)ҜҹұЈлUҷCҳӢ(gЁ°u)°ҙәПН¬ТҺ(guЁ©)¶ЁөД•rйgЈЁТ»ФВЎўТ»јҫ»тТ»ДкЈ©Ј¬ёщ“ю(jЁҙ)бt(yЁ©)Фә·ю„Х(wЁҙ)өДбt(yЁ©)ҜҹұЈлUҢҰПуөДИЛ”ө(shЁҙ)әНГҝӮҖИЛөДғ”ё¶¶Ёо~ҳЛңКЈ¬оA(yЁҙ)ПИғ”ё¶Т»№P№М¶ЁөДЩMУГЈ¬ФЪҙЛЖЪйgбt(yЁ©)ФәМṩәПН¬ТҺ(guЁ©)¶ЁғИ(nЁЁi)өДбt(yЁ©)Ҝҹ·ю„Х(wЁҙ)ҫщІ»ФЩБнРРКХЩMЎЈ | ЦЬҫGБЦ,АоҪBИA.бt(yЁ©)ҜҹұЈлUҢW(xuЁҰ)[M].ұұҫ©ЈәҝЖҢW(xuЁҰ)іц°жЙз,2021:112- 113 |
8 | °ҙІЎ·Nё¶ЩMЦЖ (diagnosic related groups,DRGs) | УЦ·Qһй°ҙјІІЎФ\”а·Цоҗ¶Ёо~оA(yЁҙ)ё¶ЦЖЈ¬КЗёщ“ю(jЁҙ)ҮшлHјІІЎ·ЦоҗҳЛңКҢўЧЎФәІЎИЛөДјІІЎ°ҙФ\”а·ЦһйИфёЙҪMЈ¬·Ц„eҢҰІ»Н¬јү„e¶ЁғrЈ¬°ҙЯ@·NғrёсПтбt(yЁ©)ФәТ»ҙОРФЦ§ё¶ЎЈ | ЦЬҫGБЦ,АоҪBИA.бt(yЁ©)ҜҹұЈлUҢW(xuЁҰ)[M].ұұҫ©ЈәҝЖҢW(xuЁҰ)іц°жЙз,2021:112- 113 |
9 | бt(yЁ©)ҜҹұЈлUЦ§ё¶·ҪКҪёДёп | ЦёҸДбt(yЁ©)ҜҹҷCҳӢ(gЁ°u)ИлКЦЈ¬ҸДбt(yЁ©)ұЈҝШЩMөДҪЗ¶ИМҪЛчТЦЦЖІ»әПАнбt(yЁ©)ҜҹЦ§іцЙПқqЎЈ | Цмг‘Ғн,Нх¶чйӘ.бt(yЁ©)ұЈЦ§ё¶·ҪКҪёДёпИзәОңpЭpөАөВпLлU?ЎӘЎӘҒнЧФбt(yЁ©)ұЈ»щҪрЦ§іцөДЧC“ю(jЁҙ)[J].ұЈлUСРҫҝ, 2021(04):75-90.DOI:10.13497/j.cnki.is.2021.04.005. |
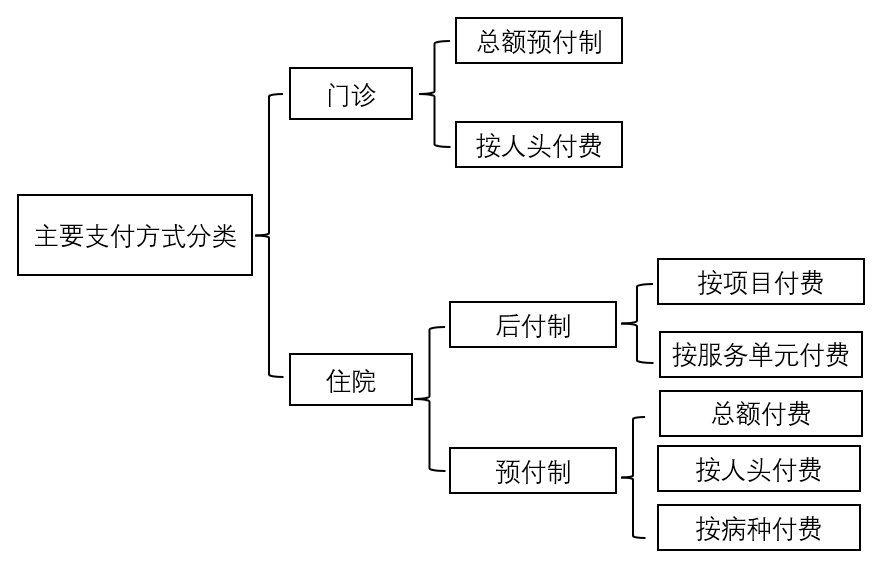
ҲD 1 ЦчТӘЦ§ё¶·ҪКҪ·Цоҗ
¶юЎўҮшНвСРҫҝ¬F(xiЁӨn) о
кP(guЁЎn)УЪбt(yЁ©)ҜҹұЈлUЦ§ё¶·ҪКҪёДёпҶ–о}Ј¬ҮшНвСРҫҝй_КјЭ^ФзЈ¬ФзФЪЙПКАјoБщЎўЖЯК®ДкҙъЈ¬УЙУЪІҝ·ЦОч·Ҫ°l(fЁЎ)Я_ҮшјТбt(yЁ©)ҜҹЩMУГФцйLСёЛЩЈ¬бt(yЁ©)ҜҹЩMУГФцйLЛщҺ§ҒнөДЙз•юГ¬¶ЬИХТжН№п@Ј¬Іҝ·ЦҮшјТТСҪӣ(jЁ©ng)й_КјҢҰбt(yЁ©)ұЈЦ§ё¶·ҪКҪёДёпөДСРҫҝЎЈ
ЈЁТ»Ј©бt(yЁ©)ұЈЦ§ё¶·ҪКҪёДёпСЭЯMСРҫҝ
KrawelskiЈЁ2001Ј©НЁЯ^оA(yЁҙ)ё¶ЦЖЎўәуё¶ЦЖғЙ·Nбt(yЁ©)ұЈЦ§ё¶·ҪКҪҢҰбt(yЁ©)ұЈЩMУГУ°н‘өДұИЭ^Ј¬Мбіцәуё¶ЦЖ•юХT°l(fЁЎ)Я^¶Ибt(yЁ©)ҜҹЈ¬¶шПаЭ^УЪәуё¶ЦЖЈ¬оA(yЁҙ)ё¶ЦЖҢҰУЪҝШЦЖбt(yЁ©)ҜҹЩMУГ·ҪГжёьУРР§[1]ЎЈCrossonЈЁ2009Ј©ФЪСРҫҝЦРТІМбіцТ»ЦВөДҝҙ·ЁЈ¬ХJһйоA(yЁҙ)ё¶ЦЖҢҰәуё¶ЦЖ¶шСФёьДЬЯ_өҪҝШЩMөДР§№ыЎЈCutlerЈЁ2001Ј©НЁЯ^ҢҰоA(yЁҙ)ё¶ЦЖбt(yЁ©)ұЈЦ§ё¶·ҪКҪөДСРҫҝЈ¬ХJһйоA(yЁҙ)ё¶ЦЖөДбt(yЁ©)ұЈЦ§ё¶·ҪКҪҙжФЪТ»¶ЁөДұЧ¶ЛЈ¬Ң§(dЁЈo)ЦВИзҫНбt(yЁ©)ИЛ”ө(shЁҙ)өДңpЙЩЎўҙЩЯMБЛДжПтЯx“сөИПөБРҶ–о}[2]ЎЈ
ЈЁ¶юЈ©бt(yЁ©)ұЈЦ§ё¶·ҪКҪёДёпҢҰІЯСРҫҝ
ФзФЪЙПКАјo60ДкҙъД©Ј¬ГАҮшҢW(xuЁҰ)ХЯPauly.MarkVЈЁ1968Ј©[2]бҳҢҰбt(yЁ©)ҜҹЩMУГЕcөАөВпLлUЦ®йgөДкP(guЁЎn)ПөЯMРРСРҫҝЈ¬ХJһйбt(yЁ©)ҜҹЩMЩMУГәНөАөВпLлUҙжФЪҸҠПакP(guЁЎn)Ј¬№©Ҫo·ҪһйБЛЧ·ЗуёЯ»ШҲуНщНщһй»јХЯМṩЯ^¶ИөДбt(yЁ©)Ҝҹ·ю„Х(wЁҙ)Ј¬№ІН¬ё¶ЩMөДәЛРДФЪУЪІЎИЛРиТӘіР“ъТ»ӮҖ¶Ёо~өДЩMУГҒнқMЧгҫНбt(yЁ©)•rөДЖрё¶ҳЛңКУГТФұЬГвРи·ҪҝШЦЖбt(yЁ©)ҜҹЩMУГәНөАөВпLлUЎЈGeorgeMcgregorGөИЈЁ2014Ј©ХJһйӮчҪy(tЁҜng)өДбt(yЁ©)ұЈЦ§ё¶·ҪКҪІ»ғHҪөөНБЛбt(yЁ©)ҜҹЩ|(zhЁ¬)БҝЈ¬ЗТЧҢбt(yЁ©)ҜҹЩMУГҝШЦЖЕcұO(jiЁЎn)№ЬёьА§лyЈ¬ІўМбЧhҪЁБўТ»ӮҖ°ьә¬ЛҪИЛЎў№«№ІЎўКРХюөИІЙЩҸХЯөДбt(yЁ©)ұЈВ“(liЁўn)ГЛЈ¬ІўЕcбt(yЁ©)ФәөДРl(wЁЁi)ЙъУӢ„қТФј°®”?shЁҙ)ШөДРl(wЁЁi)ЙъПөҪy(tЁҜng)ЯMРРңПНЁЈ¬НЁЯ^јӨ„оХюІЯЈ¬ФЪМṩЧоёЯЩ|(zhЁ¬)БҝөДбt(yЁ©)Ҝҹ·ю„Х(wЁҙ)өДН¬•rҪөөНбt(yЁ©)ҜҹіЙұҫЎЈ
ЈЁИэЈ©бt(yЁ©)ұЈЦ§ё¶ёДёпУ°н‘ј°Фu№АСРҫҝ
ҮшНвЦчТӘјҜЦРУЪҢҰбt(yЁ©)ұЈЩMУГ»мәПЦ§ё¶·ҪКҪР§№ыј°Фu№АСРҫҝЎЈЧФЙПКАјo90ДкҙъТФҒнЈ¬ҮшНвкP(guЁЎn)УЪбt(yЁ©)ұЈЩMУГ»мәПЦ§ё¶·ҪКҪөДСРҫҝҢУіцІ»ёFЎЈAbel-SmithBЎўMossialosEЈЁ1994Ј©ҢҰҡWГЛёчҮшІЙИЎөДІ»Н¬бt(yЁ©)ұЈЦ§ё¶·ҪКҪИЎөГөДҝШЩMР§№ыЯMРР·ЦОцЈ¬ЧCГчБЛІ»Н¬бt(yЁ©)ұЈЦ§ё¶·ҪКҪПаҪMәПөДҸН(fЁҙ)әПбt(yЁ©)ұЈЦ§ё¶·ҪКҪДЬёьУРР§өДҝШЦЖбt(yЁ©)ҜҹЩMУГөДІ»әПАнФцйLЎўұЈЧCбt(yЁ©)Ҝҹ·ю„Х(wЁҙ)Л®ЖҪ[2]ЎЈGosdenTЎўForlandFЎўKristiansenISЎўSuttonMЈЁ2001Ј©НЁЯ^·ЦОцҶОТ»бt(yЁ©)ұЈЦ§ё¶·ҪКҪЕcҸН(fЁҙ)әПбt(yЁ©)ұЈЦ§ё¶·ҪКҪҢҰбt(yЁ©)„Х(wЁҙ)№ӨЧчИЛҶTөДқMТв¶ИЎўІЎИЛөДҫНбt(yЁ©)ЯBАm(xЁҙ)РФј°ҫНбt(yЁ©)”ө(shЁҙ)БҝөДІо®җЈ¬МбіцҸН(fЁҙ)әПКҪөДбt(yЁ©)ұЈЦ§ё¶·ҪКҪКЗҪвӣQҶ–о}өДкP(guЁЎn)жIЎЈёьУРТ»ЕъҢW(xuЁҰ)ХЯНЁЯ^І»Н¬оҗРНбt(yЁ©)ұЈЦ§ё¶·ҪКҪМШьc·ЦОцЈ¬МбіцҳӢ(gЁ°u)ҪЁ»мәПЦЖ»щұҫбt(yЁ©)ұЈҝтјЬЈ¬RandallP.EllisЈЁ2005Ј©МбіцоA(yЁҙ)ё¶ЦЖһйЦчЎўәуё¶ЦЖһйЭoөД»мәПЦЖбt(yЁ©)ұЈЦ§ё¶уwПөЈ¬LanЎўOroszЎўKutzinЎўWileyЈЁ2005Ј©Мбіц°ҙИЛо^ё¶ЩMЎў°ҙн—Дҝё¶ЩMәН№ӨЩYЦЖПаҪMәПөДбt(yЁ©)ұЈЦ§ё¶·ҪКҪҝЙТФЧҢ»јХЯПнКЬөҪёьһйёЯР§өДйTФ\бt(yЁ©)Ҝҹ·ю„Х(wЁҙ)[1]Ј¬Brosig-KochЎўJeannetteЎўHenning-SchmidtЈЁ2017Ј©ЦёіцҳӢ(gЁ°u)ҪЁҸН(fЁҙ)әПКҪөДбt(yЁ©)ұЈЦ§ё¶·ҪКҪҝЙТФҪвӣQ°ҙн—Дҝё¶ЩMЦРҙжФЪөДЯ^¶Ибt(yЁ©)ҜҹҶ–о}әН°ҙИЛо^ё¶ЩMЦРбt(yЁ©)Ҝҹ·ю„Х(wЁҙ)Щ|(zhЁ¬)БҝөДҶ–о}[2]ЎЈ
ИэЎўҮшғИ(nЁЁi)СРҫҝ¬F(xiЁӨn) о
ОТҮшбt(yЁ©)ұЈЦ§ё¶ёДёпөДЦчТӘтҢ(qЁұ)„УТтЛШ°ьАЁЛҺЖ·ғrёсҷCЦЖІ»іЙКмИұ·ҰУРР§ұO(jiЁЎn)№ЬЎўИЛҝЪАПэg»ҜҺ§ҒнөДбt(yЁ©)ұЈЦ§іцҝмЛЩФцйLТФј°ХюІЯТэҢ§(dЁЈo)ЎЈбt(yЁ©)ұЈЦ§ё¶ёДёп°йлSЦшОТҮшбt(yЁ©)ёД·Ҫ°ёөДІ»”аНкЙЖЦрІҪНЖЯMЎЈФЪ2015ДкЎ¶НЖЯMЛҺЖ·ғrёсёДёпөДТвТҠЎ·оCІјТФЗ°Ј¬ОТҮшҢҚлHЙПТСҪӣ(jЁ©ng)УРБЛбt(yЁ©)ұЈЦ§ё¶ҳЛңКЈ¬ҫЯуwөДҲудNұИАэёщ“ю(jЁҙ)ёчөШХюІЯәНҫЯуwЛҺЖ·¶шУРЛщІ»Н¬ЎЈҮшғИ(nЁЁi)ёчөШФЪбt(yЁ©)ұЈЯ\РРәН№ЬАнөДҢҚЫ`ЦРЈ¬ёщ“ю(jЁҙ)®”?shЁҙ)ШөДҢҚлHЗйӣrҢҰЦ§ё¶·ҪКҪЯMРРБЛТ»ПөБРөДМҪЛчәНёДёпЈ¬ИЎөГБЛТ»Р©Ҫӣ(jЁ©ng)тһЎЈҪьДкҒнОТҮшҮшјТҢУГж¶аҙОПВ°l(fЁЎ)°ҙІЎ·NЦ§ё¶ЦёҢ§(dЁЈo)ОДјюЈ¬І»”аНЖЯM°ҙІЎ·NЦ§ё¶өДФҮьcёДёпЎЈ
ЈЁТ»Ј©бt(yЁ©)ұЈЦ§ё¶·ҪКҪёДёпСЭЯMСРҫҝ
2009Дк4ФВЈ¬ТФЦР№ІЦРСлЎўҮш„Х(wЁҙ)ФәЎ¶кP(guЁЎn)УЪЙо»Ҝбt(yЁ©)ЛҺРl(wЁЁi)ЙъуwЦЖёДёпөДТвТҠЎ·) әНЎ¶2009ЎӘ2011ДкЙо»Ҝбt(yЁ©)ЛҺРl(wЁЁi)ЙъуwЦЖёДёпҢҚК©·Ҫ°ёЎ·өДіцЕ_һйҳЛЦҫЈ¬ОТҮшРВТ»ЭҶөДбt(yЁ©)ёДХэКҪй_КјЎЈлSЦшбt(yЁ©)ёДЯMіМНЖЯMЈ¬бt(yЁ©)ұЈЦ§ё¶·ҪКҪёДёпөДЦШТӘРФұ»ҮшјТМбЙэөҪкP(guЁЎn)ПөХыӮҖбt(yЁ©)ёДНЖЯMіЙР§өДёЯ¶ИЙПЎЈҸД1999ДкМбіцТӘТҺ(guЁ©)·¶бt(yЁ©)ұЈЦ§ё¶·ҪКҪәуЈ¬ҸД°ҙн—Дҝё¶ЩMөҪ¬F(xiЁӨn)ФЪөДDRG/DIPё¶ЩM·ҪКҪЈ¬ОТҮшбt(yЁ©)ұЈЦ§ё¶·ҪКҪёДёпІ»”аЈ¬ҫЯуw•rйgҡvіМј°ёчоҗЦ§ё¶·ҪКҪғһ(yЁӯu)ИұьcИзПВЈә
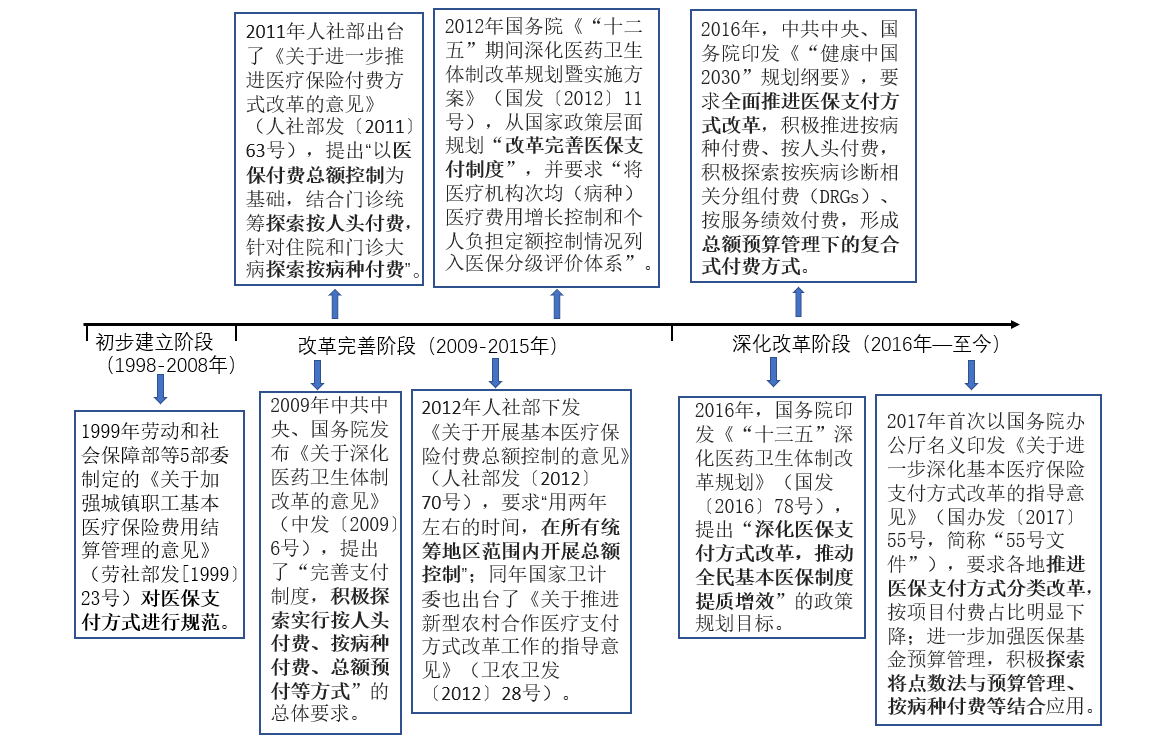
ұн 2 ёчоҗЦ§ё¶·ҪКҪғһ(yЁӯu)Иұьc | |||
Ц§ё¶·ҪКҪ | ғһ(yЁӯu)ьc | Иұьc | |
°ҙ·ю„Х(wЁҙ)н—Дҝё¶ЩM ЈЁfee for serviceЈ¬F(xiЁӨn)FSЈ© | ЩMУГУӢЛгәҶҶОЈ¬»јХЯЯx“сУаөШЭ^ҙу МṩХЯІ»іР“ъШ”ХюпLлU І»ТЧУЪіц¬F(xiЁӨn)НЖХҶ»јХЯөДЗйРО әҶҶОТЧРРЈ¬»јХЯЯx“сУаөШЭ^ҙу ЯmУГ·¶ҮъұИЭ^ҸV·ә | №ЬАніЙұҫёЯ №©·ҪХTҢ§(dЁЈo)РиЗу¬F(xiЁӨn)ПуЭ^һйҮАЦШ лyТФУРР§¶фЦЖбt(yЁ©)ҜҹЩMУГөДЯ^ҝмФцйL | |
ҝӮо~оA(yЁҙ)Лг ЈЁglobal budgetЈ© | ҝЙТФ¶фЦЖбt(yЁ©)ҜҹЩMУГөДФцйL ҷCҳӢ(gЁ°u)УРҝШЦЖЩMУГөД„УҷC Э^әГөШҝШЦЖбt(yЁ©)ҜҹЩMУГҝӮБҝ | ·ю„Х(wЁҙ)Щ|(zhЁ¬)БҝәН·ю„Х(wЁҙ)ғИ(nЁЁi)ИЭІ»ИЭТЧҝШЦЖ ТЧФміЙЯx“с»јХЯЎўНЖХҶІЎ»јЎў№ӨЧчР§ВКөНПВөДЗйРО ҝЙДЬНЁЯ^ЮD(zhuЁЈn)Ф\өИЮD(zhuЁЈn)ТЖбt(yЁ©)ФәөДіЙұҫШ““ъ | |
°ҙ·ю„Х(wЁҙ)ИЛҙОё¶ЩM ЈЁflat rateЈ©
| №ЬАнәҶҶО ҙЩК№бt(yЁ©)ФәҪөөН·ю„Х(wЁҙ)іЙұҫЈ¬јӨ„оМṩоA(yЁҙ)·АРФ·ю„Х(wЁҙ) | •юјӨ„обt(yЁ©)ҜҹҷCҳӢ(gЁ°u)СУйLЧЎФә•rйgЈ¬ҝЙДЬНЁЯ^ХTҢ§(dЁЈo)РиЗуЎў·ЦҪв·ю„Х(wЁҙ)ИЛҙОФцјУКХИл ТЧФміЙНЖХҶІЎЦШ»јХЯ»тңpЙЩ·ю„Х(wЁҙ)Бҝ | |
°ҙИЛо^ё¶ЩM ЈЁper capitaЈ© | ЩMУГУӢЛгәҶұг УРАыУЪҝШЦЖбt(yЁ©)ФәөДЯ^¶ИМṩРРһй УРАыУЪіЙұҫҝШЦЖЈ¬јӨ„оМṩоA(yЁҙ)·АРФ·ю„Х(wЁҙ) | І»ДЬұЈЧC·ю„Х(wЁҙ)Щ|(zhЁ¬)БҝЈ¬·ю„Х(wЁҙ)Р§ВКөНПВ №ЬАніЙұҫЭ^ёЯЈ¬РиТӘИЛИәМШХчЈ¬ҪЎҝө оӣrөИРЕПўЦ§іЦ | |
°ҙІЎ·Nё¶ЩM ЈЁdiagnostic related groups,DRGsЈ© | МбёЯРl(wЁЁi)ЙъЩYФҙАыУГР§ВК УРАыУЪЩMУГөДҝШЦЖ ңpЙЩХTҢ§(dЁЈo)РФЩMУГЦ§іц | ІЩЧчҸН(fЁҙ)лsЈ¬РиТӘёчоҗРЕПўЦ§іЦ №ЬАніЙұҫЭ^ёЯ бt(yЁ©)ҜҹҷCҳӢ(gЁ°u)ҝЙДЬҝдҙу»јХЯІЎЗйЈ¬ХTҢ§(dЁЈo)»јХЯКЦРg(shЁҙ)әНЧЎФә | |
°ҙҝғР§ё¶ЩM | УРАыУЪјӨ„о·ю„Х(wЁҙ)өДМṩ ёДЙЖРl(wЁЁi)Йъ·ю„Х(wЁҙ)Я^іМЩ|(zhЁ¬)Бҝ | ҪЁБўНкЙЖөДҝјәЛҷCЦЖәНҝЖҢW(xuЁҰ)өДРЕПўПөҪy(tЁҜng)өДІЩЧчЯ^іМҸН(fЁҙ)лs ҪY(jiЁҰ)№ыРОКҪ»Ҝ | |
ҲD 1 ОТҮшбt(yЁ©)ұЈЦ§ё¶·ҪКҪёДёп°l(fЁЎ)Х№ҡvіМ
ЈЁ¶юЈ©бt(yЁ©)ұЈЦ§ё¶·ҪКҪёДёпҢҰІЯСРҫҝ
оҷкҝТФDRGsЦ§ё¶һй°ёАэ·ЦОцЦРҮшбt(yЁ©)ұЈЦ§ё¶ёДёпөДјӨ„оҪY(jiЁҰ)ҳӢ(gЁ°u)Ј¬ЦёіцDRGsуwПөй_°l(fЁЎ)ФҮьcЦРөДЦОАнК§Х{(diЁӨo)Ҷ–о}Ј¬ТФ№«№ІЦОАн„“(chuЁӨng)РВһйЦШРДМбіцҪвӣQҢҰІЯ[3]ЎЈҸҲі¬…^(qЁұ)·ЦБЛDRGsЕcDRGs-PPSёЕДо®җН¬Ј¬НЁЯ^ХюІЯДҝҳЛРиТӘЕcјјРg(shЁҙ)№ӨҫЯЯx“сғЙ·ҪГжМбіцбt(yЁ©)ұЈЦ§ё¶ХюІЯІ»Н¬лA¶ОІ»Н¬ҢУҙОДҝҳЛөДҢҚ¬F(xiЁӨn)Ј¬¬F(xiЁӨn)лA¶О‘Ә(yЁ©ng)ЧўЦШВдҢҚЙз•юЦОАн·ЦјүШҹИОЈ¬ТэИлҫ«јҡ»ҜјјРg(shЁҙ)№ӨҫЯ[4]ЎЈсRФӯөИҢW(xuЁҰ)ХЯІЙУГғИ(nЁЁi)ИЭ·ЦОц·ЁЕc¶ЁБҝ·ЦОц·Ё·ЦОцОТҮшбt(yЁ©)ұЈЦ§ё¶ёДёпЦРХюІЯ№ӨҫЯөДК№УГЗйӣrЈ¬МбіцДҝЗ°бt(yЁ©)ұЈЦ§ё¶·ҪКҪёДёпЯMИлЙо»ҜЖЪЈ¬ІҝйTйgОДұҫӮИ(cЁЁ)ЦШУРЛщІо®җЈ¬ХюІЯ№ӨҫЯ‘Ә(yЁ©ng)УГҪY(jiЁҰ)ҳӢ(gЁ°u)ЙРРиғһ(yЁӯu)»ҜЈ¬ёчІҝйTРиТӘјУҸҠ…f(xiЁҰ)ЧчБҰ¶ИЈ¬°l(fЁЎ)“]ХюІЯәПБҰ[5]ЎЈоҷкҝөИҢW(xuЁҰ)ХЯМбіцТӘіЙ№ҰНЖЯMбt(yЁ©)ұЈЦ§ё¶ёДёпІўҢҚ¬F(xiЁӨn)№©·ҪјӨ„оҪY(jiЁҰ)ҳӢ(gЁ°u)ЦШҳӢ(gЁ°u)өДДҝҳЛЈ¬№«№ІЦОАнөДЧғёпЦБкP(guЁЎn)ЦШТӘ[6]ЎЈУЙУЪбt(yЁ©)ұЈЦ§ё¶·ҪКҪіК¬F(xiЁӨn)¶аҳУРФәНҸН(fЁҙ)лsРФЈ¬№«№ІЖхјsЦЖ¶И»ҜТАЩҮУЪЙзИәҷCЦЖөДЯ\ЧчЈ¬ТэИлЙзИәҷCЦЖЈ¬ІўТФҙЛҒнНЖ„УРРХюҷCЦЖЯ\ЧчөДНкЙЖҢҰУЪбt(yЁ©)ұЈЦ§ё¶ёДёпөДіЙ№ҰНЖЯMЈ¬КЗІ»ҝЙ»тИұөДЎЈОЁУР¶а·ҪАыТжПакP(guЁЎn)ХЯ…f(xiЁҰ)Чч»Ҙ„УЈ¬Я_іЙЙз•юЦОАнЦ®ҫіЈ¬ІЕДЬНЖ„Убt(yЁ©)ұЈЦ§ё¶ёДёпІ»”аЯ~ЯMЎЈ
ЈЁИэЈ©бt(yЁ©)ұЈЦ§ё¶·ҪКҪёДёпУ°н‘СРҫҝ
әЬ¶аҢW(xuЁҰ)ХЯ»щУЪбt(yЁ©)ұЈЦ§ё¶·ҪКҪёДёп»щөA(chЁі)ЙПЈ¬ЦчТӘҸДҢҰбt(yЁ©)ФәЯ\РРЎўбt(yЁ©)ҜҹРРһйЎўӮҖуwҪЎҝөИэӮҖҪЗ¶ИСРҫҝБЛёДёпҺ§ҒнөДПакP(guЁЎn)У°н‘ЎЈНх°ўДИНЁЯ^ҢҰЦ§ё¶·ҪКҪЕcҝШЩMј°·ю„Х(wЁҙ)Р§№ыСРҫҝЈ¬Мбіц¬F(xiЁӨn)УРөДбt(yЁ©)ҜҹұЈХПЦ§ё¶·ҪКҪҙжФЪҢҰ№©Ҫo·ҪЯ^¶И№©ҪoәНРиЗу·ҪЯ^¶ИПыЩMөДјӨ„оЈ¬ҸД¶шНЖ„УБЛбt(yЁ©)ҜҹЩMУГөДЙПқq[7]ЎЈФЪОТҮшДҝЗ°ЗйӣrПВЈ¬бt(yЁ©)ҜҹұЈлUЦ§ё¶·ҪКҪөДёДёпКЗҪвӣQбt(yЁ©)ҜҹЩMУГФцйLЯ^ҝмЧоёщұҫәНЧоУРР§өДҙлК©ЎЈәОЭнЭнөИҢW(xuЁҰ)ХЯТФЩYФҙПВіБЎўЭ—ЙдҺ§„УЎў·ю„Х(wЁҙ)ДЬБҰЎўҪӣ(jЁ©ng)қъШ““ъЎўКХЦ§ҪY(jiЁҰ)ҳӢ(gЁ°u)5ӮҖҢУГжЧчһйФuғrҫS¶ИЈ¬ҪY(jiЁҰ)әПҮшјТРl(wЁЁi)ЙъҪЎҝөОҜРl(wЁЁi)Йъ°l(fЁЎ)Х№СРҫҝЦРРДЦЖ¶ЁөДҝhУтбt(yЁ©)ҜҹВ“(liЁўn)әПуwР§№ыФuғrҝјәЛұнЈ¬Еcҙ_¶ЁөДёчҫS¶ИөДҫЯуwФuғrЦёҳЛ·ЦОцбt(yЁ©)ұЈЦ§ё¶ёДёпҢҰҝhУтбt(yЁ©)№ІуwҪЁФO(shЁЁ)өДУ°н‘Ј¬ҪY(jiЁҰ)№ыұнГчбt(yЁ©)ұЈЦ§ё¶·ҪКҪёДёпҢҰҝhУтбt(yЁ©)№ІуwҪЁФO(shЁЁ)ҫЯУР·eҳOЧчУГЈ¬ҝhУтғИ(nЁЁi)ёчјүбt(yЁ©)ҜҹҷCҳӢ(gЁ°u)өД·ю„Х(wЁҙ)ДЬБҰөГөҪУРР§МбЙэ[8]ЎЈДЯЧУэҲөИҢW(xuЁҰ)ХЯСРҫҝБЛбt(yЁ©)ұЈЦ§ё¶·ҪКҪёДёпҢҰбt(yЁ©)ФәҪӣ(jЁ©ng)қъөДУ°н‘Ј¬КбАнБЛОТҮшбt(yЁ©)ұЈЦ§ё¶·ҪКҪёДёпХюІЯОДұҫЈ¬ҸДбt(yЁ©)ФәҪЗ¶ИМбіц‘Ә(yЁ©ng)ҢҰІЯВФ[9]ЎЈНхҲФҸҠЎўНхЮИжГТФПжМ¶КРФҮьcбt(yЁ©)ФәҪьғЙДкөДЧЎФәІЎАэЩMУГһйҪy(tЁҜng)УӢҢҰПуЯMРРҳЛңК»ҜУӢЛгЈ¬·ҙУіБЛФҮРРDRGТФҒнЛщі«Ң§(dЁЈo)өДҪөұҫФцР§ФЪТ»¶ЁіМ¶ИЙПұ»бt(yЁ©)ҜҹҷCҳӢ(gЁ°u)ЛщҪУКЬЈ¬БРіцDRGҢҚЫ`Я^іМЦРГжЕRөДЦчТӘҶ–о}Ј¬МбіцҪвӣQөДЛјВ·ј°ҢҰІЯ[10]ЎЈНхұМЖG„tҸДьc”ө(shЁҙ)·ЁғИ(nЁЁi)әӯіц°l(fЁЎ)Ј¬ҪY(jiЁҰ)әПёчөШҲМ(zhЁӘ)РР¬F(xiЁӨn) о·ЦРДҢҚРРІўЦШьc•ш·ЁЯ^іМЦРҙжФЪҶ–о}Ј¬ЖКОцьc”ө(shЁҙ)·ЁҢҰОТҮш·ЦјүФ\ҜҹөДУ°н‘[11]ЎЈкҗӢIйӘөИҢW(xuЁҰ)ХЯНЁЯ^ҢҚЧCСРҫҝөД·Ҫ·Ё·ЦОцБЛбt(yЁ©)ұЈЦ§ё¶ЦЖ¶ИёДёпҢҰЮr(nЁ®ng)ҙеУээgЖЪӢDЕ®ҪЎҝө оӣrөДУ°н‘[12]Ј¬ҝЙТФҝҙіцёДёпГчп@ҪөөНБЛПакP(guЁЎn)ИЛИәөДВэРФІЎ»јІЎВКЈ¬ЗТУ°н‘БҰіЦАm(xЁҙ)Ј¬ҫЯУРйLЖЪР§‘Ә(yЁ©ng)ЎЈ
ЈЁЛДЈ©4бt(yЁ©)ұЈЦ§ё¶·ҪКҪёДёпУ°н‘әНФu№АСРҫҝ
І»Н¬ҢW(xuЁҰ)ХЯҸДбt(yЁ©)ұЈЦ§ё¶·ҪКҪЕcҝШЩM·ю„Х(wЁҙ)Р§№ыЎўІ»Н¬өШ…^(qЁұ)бt(yЁ©)ұЈЦ§ё¶·ҪКҪёДёпөИ·ҪГжҢҰбt(yЁ©)ұЈЦ§ё¶·ҪКҪёДёпУ°н‘ј°ЖдФu№АХ№й_СРҫҝЎЈјoҫ©ЖҪөИҢW(xuЁҰ)ХЯКХјҜұұҫ©КРЖҪ№И…^(qЁұ)бt(yЁ©)Фә2011ЎӘ2015ДкDRGs”ө(shЁҙ)“ю(jЁҙ)әНЖдЛыоҗЛЖ10ӮҖ…^(qЁұ)бt(yЁ©)ФәПа‘Ә(yЁ©ng)ЖҪҫщЦө”ө(shЁҙ)“ю(jЁҙ)ЧчһйҢҰХХЈ¬ҸДҢҚЧC·ЦОцҪЗ¶Иҫҝ·ЦОцОТҮш»щұҫбt(yЁ©)ұЈЦ§ё¶·ҪКҪёДёпөДВ·ҸҪЯx“сЈ¬МбіцDRGsҢҚК©·¶ҮъУРПЮЈ¬…^(qЁұ)УтҫCәПЦ§ё¶·ҪёДёпөДР§№ыЙРОҙід·Цуw¬F(xiЁӨn)Ј¬Ц§ё¶ёДёпөДіЙ№ҰРиТӘјӨ°l(fЁЎ)·ю„Х(wЁҙ)Мṩ·ҪғИ(nЁЁi)ЙъҝШЩM„УБҰ[13]ЎЈФ¬ЛШҫSөИҢW(xuЁҰ)ХЯМбіцбt(yЁ©)ұЈЦ§ё¶·ҪКҪёДёпҙжФЪТ»ӮҖЎ°УРР§РФЯ…ҪзЎұЈ¬Ц§ё¶·ҪКҪёДёпҝЙТ•Чч№«Бўбt(yЁ©)ФәёДёпөДЦШТӘЧҘКЦЈ¬ө«І»КЗёДёпөДәЛРДЎЈОТҮшбt(yЁ©)ұЈЦ§ё¶·ҪКҪёДёпТӘҢҚ¬F(xiЁӨn)оA(yЁҙ)ЖЪДҝҳЛЈ¬РиТӘН¬•rқMЧгғИ(nЁЁi)НвІҝ¶аӮҖӮчҢ§(dЁЈo)З°Мб[14]ЎЈ
кP(guЁЎn)УЪөШ…^(qЁұ)бt(yЁ©)ұЈЦ§ё¶·ҪКҪёДёпР§№ыј°Фu№А·ҪГжЈ¬ҝЙТФҝҙөҪҢҰУЪОТҮшДП·Ҫ°l(fЁЎ)Я_өШ…^(qЁұ)өДёДёп·¶КҪөДСРҫҝЭ^¶аЈ¬РмӮҘӮҘЎўәъХс®a(chЁЈn)НЁЯ^ҢҚЧC·ЦОцСРҫҝБЛОТҮшХгҪӯКЎбt(yЁ©)ұЈЦ§ё¶ЦЖ¶ИёДёпөДҡvК·ЎўёДёпВ·ҸҪј°іхІҪіЙР§Ј¬МбіцТӘІ»”аНкЙЖбt(yЁ©)ұЈЎ°јsКш-ТэҢ§(dЁЈo)-јӨ„оЎұҷCЦЖөДҢҰІЯЈ¬ҪЁБў…f(xiЁҰ)Чh№ЬАнәНХ„ЕРҷCЦЖөД…f(xiЁҰ)Н¬ЦОАнҷCЦЖ[15]ЎЈ—оСаҪ—өИҢW(xuЁҰ)ХЯ»щУЪҫщЦө¶ЁғrЎўјӨ„оПаИЪЎўКЈУаҝШЦЖҷа(quЁўn)ИэӮҖАнХ“Ј¬ҳӢ(gЁ°u)ҪЁЖхјsҝЖҢW(xuЁҰ)АнХ“ҝтјЬЈ¬ТФҪрИAКРбt(yЁ©)ұЈЦ§ё¶ЦЖ¶ИёДёпһйАэЯMРРтһЧCЈ¬ҪвбҢбt(yЁ©)ұЈҸН(fЁҙ)әПРНё¶ЩMЎ°јsКш-ТэҢ§(dЁЈo)-јӨ„оЎұҷCЦЖөДЧчУГҷCАнЎўЯүЭӢкP(guЁЎn)ПөәНоA(yЁҙ)ЖЪҪY(jiЁҰ)№ы[16]ЎЈНхИрРАөИҢW(xuЁҰ)ХЯҪY(jiЁҰ)әПЙПәЈКРбt(yЁ©)ҜҹұЈлUЦ§ё¶·ҪКҪөДСЭЧғЯ^іМј°ұіҫ°Ј¬АыУГ¶аФҙБчҢҚК©ұіҫ°·ЦОцҝтјЬЈ¬·ЦОцБЛ®”З°ЙПәЈҝӮо~оA(yЁҙ)Лг»щөA(chЁі)ЙПөДЎ°ЛДО»Т»уwЎұбt(yЁ©)ұЈЦ§ё¶ДЈКҪЈ¬Мбіц¬F(xiЁӨn)лA¶ОЙПәЈбt(yЁ©)ұЈЦ§ё¶·ҪКҪёДёп»щУЪЙПәЈбt(yЁ©)ұЈ®”З°ГжЕRөДҶ–о}Ј¬·ыәПЙПәЈөДҪӣ(jЁ©ng)қъЎўОД»ҜМШХчЕcбt(yЁ©)ұЈ»щҪрпLлUЛ®ЖҪЈ¬ЦёөДЯMТ»ІҪСРҫҝәНҪииb[17]ЎЈ
ЛДЎўҮшғИ(nЁЁi)НвСРҫҝ¬F(xiЁӨn) оФuКц
ЈЁТ»Ј©ТСУРСРҫҝҪ№ьc
УЙҮшНвҢW(xuЁҰ)ХЯІ»Н¬ҪЗ¶ИСРҫҝОТӮғҝЙТФ°l(fЁЎ)¬F(xiЁӨn)Ј¬бt(yЁ©)ҜҹЩMУГјұ„ЎФцйLЎўЩMУГИлІ»·уіцКЗҙЩК№ҢW(xuЁҰ)ХЯӮғй_КјЦШТ•ЎўІ»”аНЖЯMбt(yЁ©)ұЈЦ§ё¶·ҪКҪёДёпөДЦчТӘ„УТтЎЈТт¶шҮшНвҢҰЕcбt(yЁ©)ұЈЦ§ё¶ёДёпөДСРҫҝЦчТӘјҜЦРУЪбt(yЁ©)ұЈЩMУГҝШЦЖ·ҪГжЈ¬НЁЯ^ұИЭ^І»Н¬бt(yЁ©)ҜҹұЈлUЦ§ё¶·ҪКҪПВөДіЙұҫЎўЩMУГЎў·ю„Х(wЁҙ)Р§№ыөИТтЧғБҝЈ¬МҪУ‘І»Н¬бt(yЁ©)ұЈЦ§ё¶·ҪКҪғһ(yЁӯu)БУЈ¬ҸД¶шМбіцбt(yЁ©)ҜҹұЈлUЦ§ё¶·ҪКҪёДёпЈ¬УЙй_КјөДҶОТ»Ц§ё¶·ҪКҪПтЦш»мәПЦ§ё¶·ҪКҪЮD(zhuЁЈn)ЧғЈ¬УЙәҶҶОРНІ»”аПтҸН(fЁҙ)лs»ҜЎўҫ«јҡ»Ҝ·ҪПт°l(fЁЎ)Х№ЎЈ
ҮшНвөДбt(yЁ©)ұЈЦ§ё¶·ҪКҪёДёпЖрІҪЭ^ФзЈ¬ФЪҙуБҝөД”ө(shЁҙ)“ю(jЁҙ)КХјҜәНДЈРНХ“ЧCөД»щөA(chЁі)ЙПЈ¬ҢҰІ»Н¬бt(yЁ©)ұЈЦ§ё¶·ҪКҪФЪбt(yЁ©)ҜҹұЈлUЩMУГҝШЦЖР§№ыЯMРР·ЦОцЈ¬ФЪЦ§ё¶·ҪКҪөДСРҫҝәН‘Ә(yЁ©ng)УГЙПМҺУЪПаҢҰНкЙЖөДлA¶ОЎЈ¶шОТҮшөДөДбt(yЁ©)ҜҹұЈлUЦЖ¶ИәНбt(yЁ©)ұЈЦ§ё¶·ҪКҪёДёпҪЁБўЭ^НнЈ¬ҮшғИ(nЁЁi)СРҫҝЦчТӘјҜЦРУЪНЁЯ^Іо®җРФ·ЦОцЎўҢҚАэР§№ыСРҫҝЈ¬АыУГҪy(tЁҜng)УӢ·ЦОц·ЁЎў°ёАэСРҫҝ·ЁЎўОД«I·ЦОц·ЁөИСРҫҝ·Ҫ·ЁЈ¬СРҫҝбt(yЁ©)ұЈЦ§ё¶·ҪКҪЕcҝШЩMј°·ю„Х(wЁҙ)Р§№ыЎўЦ§ё¶·ҪКҪСЭЯMСРҫҝЎўҶ–о}ЕcҢҰІЯЎўПакP(guЁЎn)У°н‘өИ·ҪГжЈ¬ёчО»ҢW(xuЁҰ)ХЯ¶јкP(guЁЎn)ЧўөҪ¬F(xiЁӨn)лA¶Обt(yЁ©)Ҝҹ·ю„Х(wЁҙ)ЧФЙнөДТҺ(guЁ©)·¶»ҜЎўҢЈҳI(yЁЁ)»ҜҶ–о}Ј¬ҸД№«№ІЦОАнЎўҷCЦЖҪЁФO(shЁЁ)ЎўМбіцОТҮшбt(yЁ©)ұЈЦ§ё¶·ҪКҪёДёпҙжФЪҶ–о}ј°‘Ә(yЁ©ng)ҢҰ·Ҫ·ЁЎЈ
ЈЁ¶юЈ©ТСУРСРҫҝІ»Чг
НЁЯ^ҢҰҮшғИ(nЁЁi)НвҢW(xuЁҰ)ХЯОД«IөДКбАнЈ¬ОТӮғҝЙТФҝҙөҪЈ¬ҸДСРҫҝ·Ҫ·ЁөДҪЗ¶ИҒнҝҙЈ¬ҙу¶а”ө(shЁҙ)ҢW(xuЁҰ)ХЯТФ¶ЁРФөДСРҫҝ·Ҫ·ЁХ№й_СРҫҝ»т·ЦОцЈ¬ҢҰУЪ”ө(shЁҙ)“ю(jЁҙ)·ЦОцөДБҝ»Ҝ·Ҫ·ЁФЪ¬F(xiЁӨn)УРОД«IЦР‘Ә(yЁ©ng)УГЭ^ЙЩЈ¬ҙжФЪТ»¶ЁөДҝХ°ЧЎЈ
…ўҝјОД«I
ҙЮЬ°Н©. »щұҫбt(yЁ©)ҜҹұЈлUЦ§ё¶·ҪКҪёДёпСРҫҝ[D].йLҙә№ӨҳI(yЁЁ)ҙуҢW(xuЁҰ),2018.
РмС©Хд. ыҗЛ®КРЗаМпҝhбt(yЁ©)ҜҹұЈлUЦ§ё¶·ҪКҪёДёпҢҰІЯСРҫҝ[D].әЪэҲҪӯ°ЛТ»Юr(nЁ®ng)үЁҙуҢW(xuЁҰ),2020.DOI:10.27122/d.cnki.ghlnu.2020.000329.
оҷкҝ.ЦРҮшбt(yЁ©)ұЈЦ§ё¶ёДёпөДМҪЛчЕc·ҙЛј:ТФ°ҙјІІЎФ\”аҪM(DRGs)Ц§ё¶һй°ёАэ[J].Йз•юұЈХПФuХ“,2019,3(03):78-91.
ҸҲі¬.ң\ЧhDRGsәНбt(yЁ©)ұЈЦ§ё¶·ҪКҪёДёп[J].ЦРҮшРl(wЁЁi)ЙъЩYФҙ,2018,21(01):24-26.DOI:10.13688/j.cnki.chr.2018.17476.
сRФӯ,ҸҲТАН®,—оҫҡ,ҢOИә,зҠЦҫ„Ӯ,Оәәӯ,АојС.ХюІЯ№ӨҫЯТ•ҪЗПВОТҮшбt(yЁ©)ұЈЦ§ё¶·ҪКҪёДёпөДОДұҫБҝ»ҜСРҫҝ[J].бt(yЁ©)ҢW(xuЁҰ)ЕcЙз•ю,2021,34(08):103-107.DOI:10.13723/j.yxysh.2021.08.021.
оҷкҝ,»ЭОД,ЙтУА–|.Йз•юЦОАнЕcбt(yЁ©)ұЈЦ§ё¶ёДёп:АнХ“·ЦОцЕcҮшлHҪӣ(jЁ©ng)тһ[J].ұЈлUСРҫҝ,2022(02):99-115.DOI:10.13497/j.cnki.is.2022.02.007.
Нх°ўДИ.бt(yЁ©)ҜҹЩMУГөДҝШЦЖЕcбt(yЁ©)ҜҹұЈлUЦ§ё¶·ҪКҪөДёДёп[J].әкУ^Ҫӣ(jЁ©ng)қъСРҫҝ,2012(05):76-79.DOI:10.16304/j.cnki.11-3952/f.2012.05.001.
әОЭнЭн,ёЯҫ§АЪ,„ўҙәЖҪ,Ъwзы,ЪwдJ.бt(yЁ©)ұЈЦ§ё¶·ҪКҪёДёпҢҰҝhУтбt(yЁ©)№ІуwҪЁФO(shЁЁ)Р§№ыөДУ°н‘·ЦОц[J].бt(yЁ©)ҢW(xuЁҰ)ЕcЙз•ю,2021,34(08):108-111+116.DOI:10.13723/j.yxys h.2021.08.022.
ДЯЧУэҲ,Нхңм·З,ҪӘыҗЖG,„ўұу,зҠУАјt.бt(yЁ©)ұЈЦ§ё¶·ҪКҪёДёпҢҰбt(yЁ©)ФәҪӣ(jЁ©ng)қъөДУ°н‘Еc№ЬАнҢҰІЯСРҫҝ[J].ЦРҮшбt(yЁ©)Фә,2021,25(06):32-33.DOI:10.19660/j.issn.1671-0592.
2021.6.10.
НхҲФҸҠ,НхЮИжГ.DRGбt(yЁ©)ұЈЦ§ё¶·ҪКҪёДёпҢҰбt(yЁ©)ҜҹРРһйөДУ°н‘[J].әюДПЙз•юҝЖҢW(xuЁҰ),2021(01):133-139.
НхұМЖG.бt(yЁ©)ұЈЦ§ё¶·ҪКҪёДёпПВІЎ·Nьc”ө(shЁҙ)·ЁҢҰОТҮш·ЦјүФ\ҜҹөДУ°н‘[J].ЦРҮшбt(yЁ©)Фә№ЬАн,2020,40(02):18-20.
кҗӢIйӘ,АоЗЩ,—оҳЛ,ҶМ»Ы.бt(yЁ©)ҜҹЦ§ё¶ЦЖ¶ИёДёпҢҰЮr(nЁ®ng)ҙеУээgЖЪӢDЕ®ҪЎҝө оӣrөДУ°н‘ЎӘЎӘ»щУЪPSM-DID·Ҫ·ЁөДҢҚЧCСРҫҝ[J].¬F(xiЁӨn)ҙъоA(yЁҙ)·Абt(yЁ©)ҢW(xuЁҰ),2020,47(14):2575-2579+2583.
јoҫ©ЖҪ,ҸҲҳ·Эx,№щД¬ҢҺ,ІЬРl(wЁЁi)Гс,аҮРЎәз.бt(yЁ©)ұЈҫCәПЦ§ё¶·ҪКҪёДёпТэҢ§(dЁЈo)бt(yЁ©)ҜҹРРһйёДЧғөДҢҚЧC·ЦОц[J].ЦРҮшРl(wЁЁi)ЙъҪӣ(jЁ©ng)қъ,2017,36(05):56-58.
Ф¬ЛШҫS,„ўСа,ЦмҪЁХч,сRЯM.ОТҮшбt(yЁ©)ұЈЦ§ё¶·ҪКҪёДёпөДУРР§РФЯ…ҪзСРҫҝ[J].ЦРҮшРl(wЁЁi)ЙъХюІЯСРҫҝ,2018,11(09):24-27.
РмӮҘӮҘ,әъХс®a(chЁЈn).бt(yЁ©)ұЈЦ§ё¶ЦЖ¶ИёДёпөДЎ°ХгҪӯ·¶КҪЎұ[J].Рl(wЁЁi)ЙъҪӣ(jЁ©ng)қъСРҫҝ,2021,38(12):3-6+10.DOI:10.14055/j.cnki.33-1056/f.2021.12.001.
—оСаҪ—,іЈұәуЬ,ЗШіҝ,ЦЬСаПй,ЙЫҢҺЬҠ,ҪӯРЎЦЭ.бt(yЁ©)ұЈҸН(fЁҙ)әПРНё¶ЩMөДЎ°јsКш-ТэҢ§(dЁЈo)-јӨ„оЎұҷCЦЖСРҫҝЎӘЎӘЖхјsҝЖҢW(xuЁҰ)әНЙз•юЦОАнПВҪрИAбt(yЁ©)ұЈёДёпҢҚЫ`[J].Рl(wЁЁi)ЙъҪӣ(jЁ©ng)қъСРҫҝ,2021,38(12):7-10.DOI:10.14055/j.cnki.33-1056/f.2021.12.002.
НхИрРА,МЖС©,ҸҲЬ°Уи,ҮАјСзщ,кҗСЕмo,‘Ә(yЁ©ng)•ФИA.ЙПәЈКРбt(yЁ©)ҜҹұЈлUЦ§ё¶·ҪКҪёДёпСЭЧғј°Ждұіҫ°[J].ЦРҮшРl(wЁЁi)ЙъЩYФҙ,2022,25(01):9-14.DOI:10.13688/j.cnki.chr.2022.
211276

 кP(guЁЎn)УЪОТӮғ|ГҪуwәПЧч|ҸVёж·ю„Х(wЁҙ)|°жҷа(quЁўn)В•Гч|В“(liЁўn)ПөОТӮғ|ҫW(wЁЈng)ХҫөШҲD|УСЗйжңҪУ
| УСжңЙкХҲ
кP(guЁЎn)УЪОТӮғ|ГҪуwәПЧч|ҸVёж·ю„Х(wЁҙ)|°жҷа(quЁўn)В•Гч|В“(liЁўn)ПөОТӮғ|ҫW(wЁЈng)ХҫөШҲD|УСЗйжңҪУ
| УСжңЙкХҲ
ёК№«ҫW(wЁЈng)°ІӮд 62010002000486М–
Copyright©2006-2019ЦРҮшёКГCФЪҫҖЈЁёКГCөШ·ҪйT‘фҫW(wЁЈng)Ј©. All Rights Reserved